Czy wiesz, które nawyki naprawdę obniżają ryzyko powstawania zakrzepów i kiedy trzeba zgłosić się do lekarza?
Zakrzepica żył głębokich to poważna choroba układu krążenia, która wymaga holistycznego podejścia. Podstawą są modyfikacje stylu życia: utrzymanie prawidłowej masy ciała i regularna aktywność fizyczna pomagają poprawić przepływ krwi i zmniejszyć ryzyko.
W czasie długich podróży samolotem warto nosić luźne ubranie i robić przerwy na rozciąganie łydek. Wczesne rozpoznanie objawów, takich jak ból czy obrzęk kończyn dolnych, znacząco wpływa na skuteczność leczenia.
Dieta przy zakrzepicy powinna być pełnowartościowa, a suplementację i interakcje witamin z lekami zawsze omawiać z lekarzem. Regularne stosowanie zaleconych leków to warunek kontrolowania procesów krzepnięcia krwi i ochrony pacjenta przed groźnymi powikłaniami.
Główne wnioski
- Utrzymanie masy ciała i aktywność zmniejszają ryzyko zakrzepicy.
- Przy długich podróżach samolotem zaleca się przerwy i rozciąganie łydek.
- Wczesne objawy wymagają szybkiej konsultacji z lekarzem.
- Dieta i suplementy mogą wpływać na działanie leków – konsultuj się z lekarzem.
- Stosowanie przepisanych leków to klucz do skutecznego leczenia.
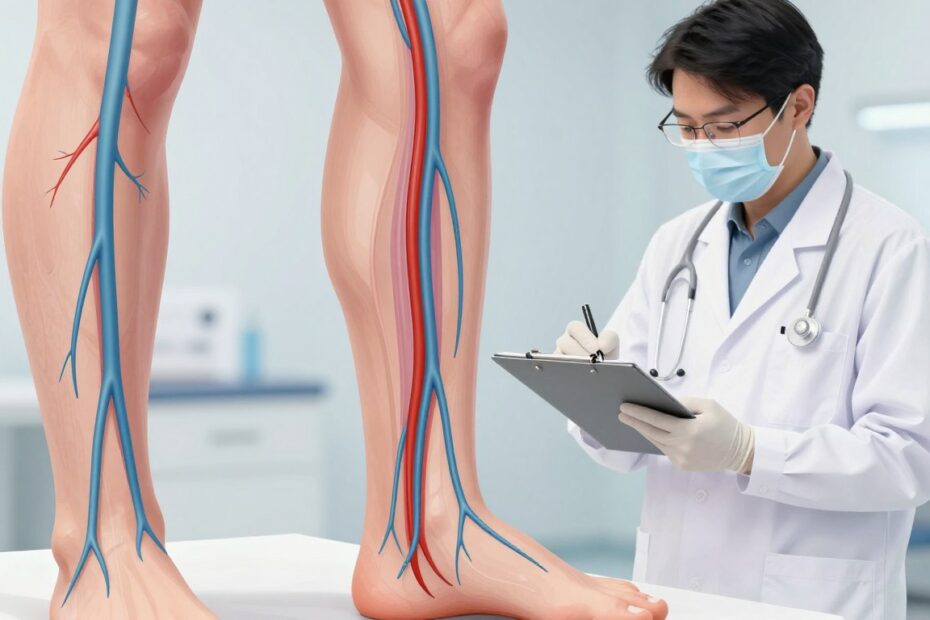
Czym jest zakrzepica i dlaczego stanowi zagrożenie
Zakrzepica żył to efekt współdziałania kilku czynników, które zaburzają normalny przepływ krwi i prowadzą do tworzenia skrzeplin.
Triada Virchowa opisuje trzy główne mechanizmy: spowolnienie przepływu, zaburzenia krzepnięcia i uszkodzenie ściany naczynia. Każdy z tych elementów zwiększa podatność na rozwój zakrzepicy.
Żylna choroba zakrzepowo-zatorowa obejmuje zakrzepicę żył głębokich i zatorowość płucną. Oderwany fragment skrzepliny może zablokować naczynia płucne, co znacznie podnosi ryzyko ciężkiego przebiegu i zgonu.
Niektóre osoby mają predyspozycje genetyczne, np. czynnik V Leiden, lub nabytą trombofilię. Naczynia żył mają cienkie ściany i niskie ciśnienie, dlatego długotrwałe unieruchomienie sprzyja zastoju krwi.
Uszkodzenia ściany naczynia po zabiegach lub urazach również zwiększają szanse na choroba związana z tworzeniem skrzeplin. Wczesne rozpoznanie objawy — ból, obrzęk, zaczerwienienie — pozwala szybko rozpocząć leczenie i chronić układ krążenia.
Co jest dobre na zakrzepicę w codziennej profilaktyce
Angażowanie mięśni łydek poprzez krótkie ćwiczenia lub spacery poprawia powrót żylny i zmniejsza ryzyko powstawania zakrzepów. Ruch pobudza krążenie w całym ciele i minimalizuje zastoje krwi.
W pracy siedzącej rób przerwę co około 2 godziny. Kilka prostych ćwiczeń stóp i łydek lub krótki spacer po biurze wystarczą, by zapobiec zastoju i zmniejszyć ryzyko tej choroby.
Unikaj snu w pozycji siedzącej podczas długich podróży. Luźne ubranie i świadome rozciąganie pomagają utrzymać prawidłowy przepływ krwi.
Praktyczne wskazówki:
- Systematyczna aktywność zmniejsza masę ciała i chroni przed zakrzepicy żył.
- Pończochy przeciwzatorowe mogą być pomocne, ale zakładanie skonsultuj ze specjalistą.
- Stosowanie leków przeciwzakrzepowych musi odbywać się zgodnie z zaleceniami lekarza, by leczenie było bezpieczne.
„Ruch przez cały dzień jest prostą, ale skuteczną strategią ochrony przed zakrzepami.”
Rola aktywności fizycznej w zapobieganiu zastojom krwi
Aktywność fizyczna działa jak naturalna pompa i przeciwdziała tworzeniu się skrzeplin w żyłach. Praca mięśni łydek zwiększa przepływ krwi i obniża ryzyko powstawania zakrzepów.
Podczas podróży samolotem, autokarem czy pociągiem rób przerwy na spacer lub proste rozciąganie. Zmiana pozycji i odciążenie kończyn dolnych zapobiega uciskowi w dołach podkolanowych.
Ćwiczenie polegające na podnoszeniu i opuszczaniu pięt z przeniesieniem ciężaru na palce można wykonać nawet siedząc. To szybkie i bezpieczne ćwiczenie poprawia przepływ krwi.
Economy class syndrome to sytuacja, gdy brak ruchu podczas lotu sprzyja zakrzepicy kończyn dolnych. Wczesne mobilizowanie pacjentów po zabiegach jest przede wszystkim kluczowe, by uniknąć ponownego zastoju krwi.
- Przede wszystkim, unikaj długiego pozostawania w jednej pozycji przez cały dzień.
- Napinanie łydek i krótkie spacery zmniejszają ryzyko i poprawiają krążenie.
- Rozpoznanie wczesnych objawów pozwala szybko wdrożyć ruch jako element leczenia.
„Ruch co godzinę to najprostsza i najskuteczniejsza ochrona przed zastojami krwi.”
Zasady zdrowego odżywiania przy chorobie zakrzepowej
Zmiany w menu codziennym mogą poprawić przepływ krwi i wspomóc terapię. W praktyce warto przyjąć zasady diety śródziemnomorskiej — dużo warzyw, pełnych ziaren, oliwy i tłustych ryb.
Ogranicz czerwone mięso, które jest źródłem metioniny. W nadmiarze ten aminokwas może zwiększać ryzyko powstawania zakrzepów w żyłach.
Nadwaga podnosi ryzyko choroby układu krążenia, dlatego kontrola masy ciała jest priorytetem. W przypadku osób z nadmiarem tkanki tłuszczowej zaleca się rozważenie diety pudełkowej z opieką dietetyka.
Należy pamiętać, że stosowanie leków przeciwzakrzepowych wymaga konsultacji przy zmianie diety. Niektóre produkty i witaminy mogą wchodzić w interakcje, dlatego każdą modyfikację omawiaj z lekarzem.
- Stawiaj na nieprzetworzone produkty i błonnik.
- Włącz orzechy, oliwę i tłuste ryby — to źródła kwasów nienasyconych.
- Ogranicz czerwone mięso i fast food.
| Zalecane | Ograniczyć | Uwagi |
|---|---|---|
| Warzywa, owoce, pełne ziarna | Czerwone mięso | Metioninę redukuj poprzez wybór roślinnych źródeł białka |
| Tłuste ryby, oliwa, orzechy | Produkty wysoko przetworzone | Kwasy nienasycone wspierają zdrowie żył i serca |
| Błonnik: kasze, warzywa | Słodzone napoje, fast food | Regulacja lipidów ułatwia kontrolę ryzyka |
| Plan żywieniowy z dietetykiem | Duże porcje, nadmiar kalorii | Dieta pudełkowa może być wsparciem przy redukcji masy ciała |
„Dieta, ruch i współpraca z lekarzem to podstawa bezpiecznego postępowania przy zakrzepicy żył.”
Produkty zalecane i niewskazane w diecie przeciwzakrzepowej
W diecie przy zakrzepicy warto wybierać produkty, które wspierają zdrowie żył i korzystnie wpływają na krzepliwość krwi. Czosnek zawiera allicynę i hamuje agregację płytek płytek krwi, dlatego jego umiarkowane spożycie może być pomocne.
Należy ograniczyć sól do maksymalnie 5 g dziennie. Nadmiar soli i żywność przetworzona zwiększają ryzyko problemów krążeniowych i sprzyjają powstawaniu skrzepów.
Warzywa liściaste, takie jak szpinak czy jarmuż, są bogate w witamina K. Jeśli pacjent przyjmuje leki przeciwkrzepliwe, zaleca się kontrolować ich podaż i konsultować zmiany z lekarzem.
- Gorzka czekolada i naturalne kakao zawierają polifenole o właściwościach przeciwzakrzepowych.
- Unikaj czerwonego mięsa, boczku i smalcu — te produkty zwiększają ryzyko zakrzepicy żył.
- Pełnoziarniste produkty i owoce dostarczają błonnika bez obciążania mechanizmów krzepnięcia.
„Świadoma dieta to jedno z narzędzi zmniejszania ryzyka zakrzepicy i poprawy funkcji żył.”
| Korzyść | Zalecane | Niewskazane |
|---|---|---|
| Wpływ na krzepnięcie | czosnek, gorzka czekolada | dużo soli, przetworzone |
| Zawartość witaminy K | umiarkowane liściaste | nadmierne porcje bez konsultacji |
| Profil sercowo-naczyniowy | pełne ziarna, owoce | czerwone mięso, tłuszcze nasycone |
Znaczenie nawodnienia organizmu w procesie leczenia
Spożywanie płynów w odpowiednich ilościach pomaga utrzymać optymalną lepkość krwi i wspiera krążenie. To istotny element terapii przy zakrzepicy, który ułatwia przepływ krwi przez naczynia.
Odwodnienie zwiększa skłonność do krzepnięcia i może utrudniać proces leczenia. Zalecana dobowa podaż płynów wynosi około 2,2–5 litrów, zależnie od aktywności i warunków środowiskowych.
Najlepszym wyborem dla osób z problemami żylnymi jest woda mineralna niegazowana o niskiej zawartości sodu. Regularne picie wspomaga układ krążenia i transport składników odżywczych.
Uzupełnianie diety o odpowiednią ilość płynów zwiększa skuteczność stosowanego leczenia farmakologicznego. Brak nawodnienia może podnieść ryzyko powikłań związanych z zakrzepicą żył.
- Prawidłowe nawodnienie zapobiega zagęszczeniu krwi i ułatwia jej przepływ przez naczynia.
- Zalecane 2,2–5 l płynów dziennie — preferuj wodę niegazowaną o niskim sodzie.
- W diecie przy zakrzepicy pamiętaj o stałym spożyciu płynów, by wspierać leczenie.
„Proste nawyki, jak regularne picie wody, mają realny wpływ na efekty terapii i ryzyko powikłań.”

Farmakologiczne metody leczenia zakrzepicy
Farmakoterapia zmierza do zatrzymania wzrostu skrzeplin i zmniejszenia ryzyka zatorowości. Leczenie dzieli się na fazę wstępną, podstawową i przedłużoną, a czas terapii dobiera lekarz indywidualnie.
Heparyna drobnocząsteczkowa (HDCz) stosowana jest podskórnie. Nie wymaga rutynowego monitorowania aPTT, w przeciwieństwie do heparyny niefrakcjonowanej.
Doustne antykoagulanty nowej generacji, np. rywaroksaban lub apiksaban, coraz częściej zastępują antagonistów witaminy K. Nie wymagają kontroli INR, co poprawia komfort osób leczonych.
Antagoniści witaminy K (warfaryna, acenokumarol) wciąż stosowane wymagają utrzymania INR w zakresie 2–3. Monitorowanie krwawień i badanie krzepnięcia krwi są obowiązkowe.
„Małopłytkowość indukowana heparyną (HIT) wymaga natychmiastowego odstawienia i zmiany terapii.”
- Należy pamiętać o kontroli liczby płytek przy stosowaniu heparyny.
- W przypadku przeciwwskazań do leków doustnych heparyna bywa podstawą terapii, zwłaszcza w ciąży i u pacjentów onkologicznych.
- Leczenie zakrzepicy żył głębokich może być długotrwałe i zależne od oceny ryzyka nawrotu.
| Faza | Przykładowe leki | Monitorowanie |
|---|---|---|
| Wstępna | HDCz, heparyna niefrakcjonowana | aPTT dla heparyny niefrakcjonowanej; płytki krwi |
| Podstawowa | rywaroksaban, apiksaban, warfaryna | INR dla warfaryny; brak INR dla NOAC |
| Przedłużona | NOAC lub antagonista wit. K | ocena ryzyka nawrotu, kontrola kliniczna |
Zastosowanie leczenia uciskowego w praktyce
Stopniowany ucisk polega na stosowaniu bandaży elastycznych lub specjalnych pończoch. Największy nacisk wywierany jest przy kostce, a ucisk stopniowo maleje ku górze. Dzięki temu poprawia się odpływ krwi z żył kończyn dolnych.
II klasa ucisku jest standardowo zalecana w terapii zakrzepicy żył głębokich. Pacjenta zachęca się do noszenia pończoch przez cały dzień, co zmniejsza ryzyko zalegania krwi i powstawania obrzęków.
Opatrunek uciskowy należy zakładać zaraz po obudzeniu, zanim pacjent wstanie z łóżka. Przerywany ucisk pneumatyczny wykorzystuje mankiety wypełniane powietrzem i przyspiesza ustąpienie bólu oraz obrzęku w początkowej fazie leczenia.
Nie każdy może korzystać z terapii uciskowej. Przeciwwskazania obejmują bolesny obrzęk z sinicą oraz zaawansowaną chorobę tętnic kończyn dolnych. Przy wątpliwościach konsultuj się z lekarzem.
„Leczenie uciskowe jest przede wszystkim skuteczną metodą wspomagającą przepływ krwi i zapobiegającą zespołowi pozakrzepowemu.”
| Metoda | Zastosowanie | Kluczowe zalecenie |
|---|---|---|
| Bandaże elastyczne | Stopniowany ucisk, domowa terapia | Zakładać rano; ucisk zmniejsza się ku górze |
| Pończochy II klasy | Leczenie przewlekłe i po epizodzie zakrzepicy | Nosić przez cały dzień; dobra rozmiarówka |
| Przerywany ucisk pneumatyczny | Faza ostra: redukcja bólu i obrzęku | Stosować pod nadzorem, w szpitalu lub ambulatoryjnie |
Kiedy konieczne jest leczenie trombolityczne
Gdy standardowe leczenie nie przywraca przepływu krwi, rozważa się trombolizę. To farmakologiczne rozpuszczenie zakrzepów, stosowane przy ciężkiej, rozległej zakrzepicy.
Najlepsze wyniki osiąga się w pierwszych 48 godzin od pojawienia się objawów. Czasem procedurę podejmuje się później, ale korzyść maleje wraz z upływem godzin.
Ryzyko poważnych krwawień podczas trombolizy wynosi około 13%, dlatego lekarz indywidualnie ocenia wskazania i przeciwwskazania.
Do silnych przeciwwskazań należą m.in. przebyty udar krwotoczny, guz mózgu oraz niedawne zabiegi neurochirurgiczne. W takich sytuacjach alternatywą może być embolektomia.
Przezskórne techniki, jak fragmentacja czy odsysanie mas zakrzepowych, często łączone są ze stosowaniem leków trombolitycznych. Procedury odbywają się wyłącznie w warunkach szpitalnych i wymagają specjalistycznego sprzętu.
- Leczenie trombolityczne stosuje się przy bezpośrednim zagrożeniu kończyny lub ciężkich powikłaniach choroby.
- Z uwagi na wysokie ryzyko krwawień, kwalifikacja wymaga dokładnej oceny osób i stanu klinicznego.
- W przypadku przeciwwskazań rozważa się chirurgiczną embolektomię jako alternatywę.
„Tromboliza może uratować kończynę, ale decyzję podejmuje zespół specjalistów po ocenie ryzyka.”
Rola filtrów żylnych w zapobieganiu zatorowości
Filtry żylne to implanty, które mechanicznie zatrzymują fragmenty skrzeplin zanim dotrą do płuc. Pełnią one funkcję bariery i chronią przed ostrym zatorowym powikłaniem.
Wszczepienie odbywa się najczęściej przez nakłucie żyły udowej w pachwinie. Metoda przezskórna jest mniej inwazyjna niż klasyczna operacja i umożliwia szybkie wprowadzenie urządzenia.
Stosuje się je głównie gdy standardowe leczenie przeciwkrzepliwe jest przeciwwskazane lub nieskuteczne. W takich sytuacjach filtr bywa jedyną opcją zmniejszenia zatorowości płucnej.
Należy pamiętać o potencjalnych powikłaniach: u około 10% pacjentów pojawia się zakrzepica w miejscu implantu. Długoterminowo nawet 40% może rozwinąć zespół pozakrzepowy.
- Mechanizm: filtr zatrzymuje oderwane fragmenty skrzeplin, chroniąc serce i płuca.
- Wskazanie: gdy leczenia przeciwkrzepliwego nie można zastosować.
- Ograniczenia: ryzyko nawrotu zakrzepicy i długofalowych powikłań ogranicza rutynowe użycie.
„Filtry żylne są ważnym narzędziem ratunkowym, ale wymagają starannej oceny korzyści i ryzyka.”
Monitorowanie stanu zdrowia i współpraca z lekarzem
Regularne kontrole u specjalisty są konieczne, aby bezpiecznie prowadzić terapię przy zakrzepicy. Badania krwi, w tym parametr INR, pomagają dopracować dawki antagonistów witaminy K.
Pacjent powinien mieć ustalony harmonogram wizyt. Współpraca z lekarzem umożliwia szybką zmianę leczenia, gdy pojawią się działania niepożądane lub zmiana stanu zdrowia.
Edukacja dotycząca samodzielnych zastrzyków heparyny zwiększa skuteczność terapii domowej. Osoby leczone muszą umieć też rozpoznawać objawy alarmowe, takie jak nagły ból w klatce piersiowej czy duszność.
- Ścisła współpraca z lekarzem to podstawa bezpiecznego leczenia i minimalizacji ryzyka powikłań.
- Regularne badania kontrolne pozwalają na precyzyjne dawkowanie leków i ocenę postępów leczenia.
- Każda zmiana samopoczucia powinna być zgłoszona lekarzowi — szybka reakcja ratuje życie.
„Monitorowanie to proces ciągły, który wymaga zaangażowania zarówno osoby leczonej, jak i zespołu medycznego.”
Jak dbać o zdrowie układu krążenia na co dzień
Systematyczna opieka nad ciałem i dieta pomaga utrzymać sprawne krążenie i ograniczyć nawroty zakrzepicy żył.
Łączenie zbilansowanego jadłospisu z regularną, dopasowaną aktywnością wspiera proces leczenie i zmniejsza obciążenie żył.
Utrzymuj prawidłową masę ciała, wybieraj nieprzetworzone produkty i pij wystarczająco dużo wody. Unikaj długotrwałego bezruchu — to proste, ale skuteczne zasady ochrony przed zakrzepicy.
Współpraca z lekarzem i dietetykiem pozwala dopracować plan, który poprawi jakość życia i zwiększy efektywność terapii.