Czy naprawdę drobny skrzep w łydce może zagrażać życiu?
Ten rodzaj choroby, zlokalizowany w obrębie łydek, często przebiega bezobjawowo. W praktyce klinicznej bywa pierwszym sygnałem poważniejszych problemów.
W Stanach Zjednoczonych co roku diagnozuje się około 200 000 nowych przypadków, co obrazuje skalę zjawiska.
Największe ryzyko pojawia się, gdy fragment skrzepu oderwie się i trafi do tętnicy płucnej. Wtedy powstaje zatorowość płucna, stan zagrażający życiu.
Na szczęście współczesne metody leczenia pozwalają zahamować rozwój zmian i zapobiegać powstawaniu nowych. Szybkie rozpoznanie daje pacjentom realną szansę na uniknięcie powikłań.
Kluczowe wnioski
- Choroba w obrębie łydek często nie daje objawów, więc wymaga uwagi.
- Skala problemu jest duża — wiele nowych przypadków każdego roku.
- Oderwanie fragmentu skrzepu może prowadzić do zatorowości płucnej.
- Wczesne rozpoznanie poprawia rokowania i skuteczność leczenia.
- Nowoczesne metody hamują wzrost skrzepów i zapobiegają nawrotom.
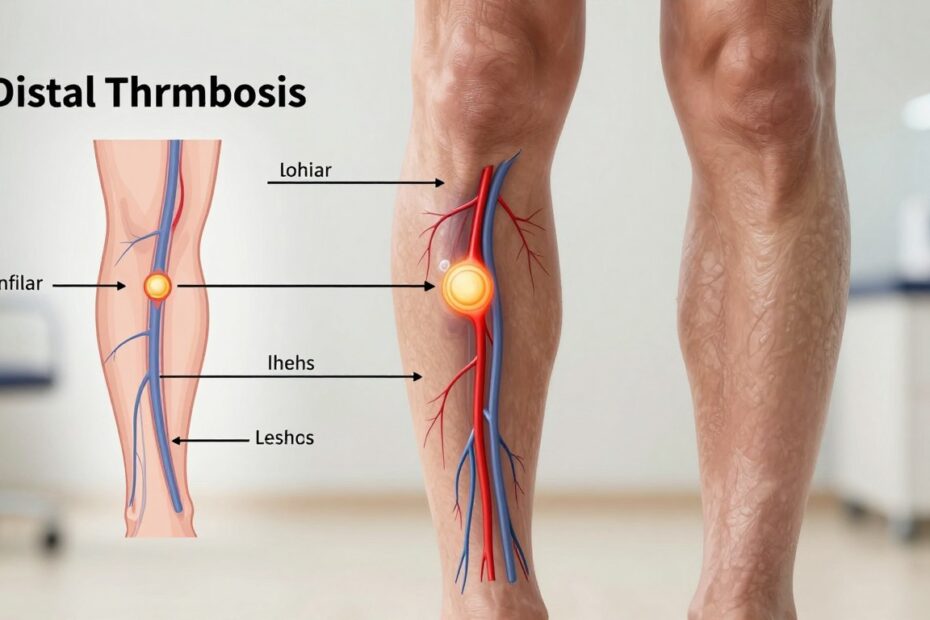
Czym jest zakrzepica dystalna i gdzie powstaje?
W układzie żylnym kończyn dolnych tworzą się grudki skrzepłej krwi, które zatykają światło naczyń i zaburzają prawidłowy przepływ. Dotyczy to przede wszystkim żył głębokich łydek, gdzie krew płynie wolniej i łatwiej ulega zastojowi.
Zmiany mogą narastać w ciągu kilku godzin. Zwężenie żyły utrudnia powrót krwi do serca i zwiększa ryzyko powikłań. U nieaktywnych osób i osób starszych częstość przypadków jest wyższa — w USA diagnozuje się około 200 000 nowych przypadków rocznie.
Gdy fragment skrzepu oderwie się, może doprowadzić do zatorowości płucnej, co stanowi bezpośrednie zagrożenie dla życia. Dlatego wczesne rozpoznanie zakrzepicy żył głębokich i szybkie działania terapeutyczne są kluczowe.
Różnice między postacią dystalną a proksymalną
Lokalizacja decyduje o zagrożeniu. Postać zlokalizowana w obrębie łydek obejmuje głębokie żyły goleni, podczas gdy postać proksymalna dotyczy żył podkolanowych, udowych i biodrowych. To właśnie zajęcie tych większych żył wiąże się z wyższym ryzykiem przemieszczania się skrzepliny.
Objawy też się różnią. W formie proksymalnej często pojawia się bolesny obrzęk kończyny i sinienie skóry. Zmiana barwy na siną lub szaro‑niebieską wymaga pilnej konsultacji medycznej.
W odmianie dotyczącej żył głębokich w łydce przebieg bywa bezobjawowy i czasem ustępuje samoistnie. Jednak lekarz ocenia lokalizację zatoru — to klucz przy decyzji o intensywnym leczeniu farmakologicznym.
- Ryzyko: proksymalna forma grozi bardziej poważnymi powikłaniami.
- Objawy: obrzęk i ból częstsze przy większych żyłach.
- Rola specjalisty: flebolog ocenia prawdopodobieństwo przemieszczenia skrzepliny.
Mechanizm powstawania zakrzepów w świetle triady Virchowa
Rudolf Virchow w 1856 roku opisał trzy główne przyczyny powstawania skrzeplin: zwolnienie przepływu krwi, uszkodzenie ściany naczyń i nadmierna krzepliwość.
W żyłach głębokich kończyn dolnych każdy z tych czynników może działać oddzielnie lub razem. Długotrwałe unieruchomienie, na przykład podczas lotu, spowalnia przepływ krwi i sprzyja zastoju.
Uszkodzenie śródbłonka powoduje, że płytki krwi przyklejają się do miejsca urazu. W efekcie tworzy się zakrzep, który zatyka światło żyły.
Nadmierna krzepliwość — wynik stosowania hormonów czy trombofilii — zaburza równowagę krwi i zwiększa ryzyko powstania patologicznych skrzeplin.
Gdy duży materiał zatorowy przemieści się do płuc, może zatkać tętnice płucne i prowadzić do nagłych, groźnych dla życia powikłań. Dlatego znajomość przyczyn pomaga w profilaktyce i leczeniu zakrzepicy żył.
- Czynniki mechaniczne: zastój i zaburzony przepływ.
- Czynniki naczyniowe: uszkodzenie ściany żyły.
- Czynniki krzepnięcia: zaburzenia w składnikach krwi.
Najczęstsze objawy zakrzepicy żył głębokich
Wczesne symptomy bywają subtelne — niewielki obrzęk i dyskomfort przy obciążeniu kończyny.
Jednym z pierwszych objawów jest obrzęk kostki oraz ból podczas chodzenia, który często bywa mylony ze zwykłym skurczem mięśnia. Taki ból może się nasilać przy wysiłku i ustępować w spoczynku.
Ocieplenie kończyny i lekki stan podgorączkowy to sygnały ostrzegawcze. Uczucie ciężkości w nodze oraz zmiana koloru skóry na siny lub szaro‑niebieski wymaga konsultacji.
- Typowe objawy: obrzęk, ból, uczucie ciężkości.
- Alarmowe sygnały: nasilony ból, wyraźna sinica, uporczywy stan podgorączkowy.
- Powierzchowne zmiany: zgrubienia na skórze mogą sugerować konieczność szybkiej diagnostyki.
| Objaw | Co może oznaczać | Kiedy zgłosić się do lekarza |
|---|---|---|
| Obrzęk jednostronny | Mogą być zmiany w żyłach głębokich blokujące przepływ krwi | Gdy utrzymuje się >48 godzin |
| Ból przy chodzeniu | Może to być objaw zakrzepicy żył | Jeśli ból jest coraz silniejszy |
| Ocieplenie i siny odcień skóry | Ryzyko niedotlenienia tkanek | Natychmiastowa konsultacja |
Diagnostyka medyczna i skala Wellsa
Skala Wellsa to proste narzędzie z 12 pytaniami, które pomaga lekarzowi oszacować ryzyko wystąpienia zakrzepicy żył głębokich u danej osoby.
Podstawowe badanie laboratoryjne to oznaczenie d-dimerów we krwi. Koszt takiego testu w Polsce wynosi około 50 złotych. Podwyższone wartości sugerują nasilone procesy tworzenia skrzepów i wskazują na konieczność dalszego rozpoznania.
Standardem obrazowym jest USG żył głębokich z przystawką Dopplera. Badanie ocenia drożność żył i pozwala wykryć zmiany w ściany naczynia.
W trudnych przypadkach stosuje się flebografię — inwazyjne zdjęcie rentgenowskie z kontrastem. Decyzję podejmuje flebolog po szczegółowym wywiadzie i badaniach laboratoryjnych.
„Szybkie rozpoznanie i właściwe badania obrazowe skracają czas do leczenia i zmniejszają ryzyko powikłań.”
Lekarz może skierować też na pełną morfologię, oznaczenie czasu protrombinowego oraz stężenia fibrynogenu. Tak skompletowane dane pomagają podjąć decyzję terapeutyczną.
Metody leczenia zakrzepicy dystalnej
Leczenie opiera się głównie na lekach przeciwzakrzepowych. Najczęściej stosuje się heparynę drobnocząsteczkową lub doustne leki niebędące antagonistami witaminy K.
W ostrych przypadkach rozważa się trombolizę, czyli farmakologiczne rozpuszczenie skrzepliny. Procedura ta jest skuteczna, ale wymaga dokładnej oceny ryzyka i stanu pacjenta.
Kompresjoterapia wspiera przepływ krwi w kończynach dolnych. Noszenie specjalnych podkolanówek zmniejsza ryzyko powstawania nowych zakrzepów i łagodzi obrzęk.
W wybranych sytuacjach wykonuje się trombektomię — inwazyjny zabieg usunięcia skrzepliny przez cewnik. Decyzję podejmuje lekarz, biorąc pod uwagę lokalizację zmian i ogólny stan osoby chorej.
- Farmakoterapia: heparyna i doustne antykoagulanty.
- Tromboliza: szybkie rozpuszczenie skrzepliny w odpowiednich przypadkach.
- Kompresja: podkolanówki lub bandaże poprawiają przepływ.
- Zabiegi inwazyjne: trombektomia przy zagrożeniu powikłań.
| Metoda | Wskazania | Główne korzyści |
|---|---|---|
| Antykoagulanty | Większość przypadków | Hamują wzrost zakrzepów, zmniejszają ryzyko zatoru |
| Tromboliza | Ostry, rozległy materiał zatorowy | Szybkie rozpuszczenie skrzepliny |
| Kompresjoterapia | Przewlekłe objawy, profilaktyka | Poprawa przepływu krwi i redukcja obrzęku |
| Trombektomia | Brak odpowiedzi na leczenie lub duże ryzyko | Usunięcie skrzepliny, natychmiastowa poprawa drożności żył |
Powikłania nieleczonej choroby
Powikłania wynikające z nieleczonej choroby obejmują zarówno problemy płucne, jak i przewlekłe dolegliwości nóg.
Zatorowość płucna to najgroźniejsze następstwo. Oderwany fragment zakrzepu może zablokować tętnice płucne i prowadzić do nagłej śmierci.
Zespół pozakrzepowy rozwija się w wyniku trwałego uszkodzenia żył głębokich. Objawia się przewlekłym bólem, obrzękiem, zmianami skórnymi i uczuciem ciężkości w kończynie.
Fragmenty materiału zatorowego mogą także dotrzeć do mózgu i spowodować udar. Nieleczona choroba zwiększa też ryzyko powstawania żylaków i bolesnych skurczów mięśni.
„Brak leczenia może zamienić początkowe objawy w stan zagrażający życiu lub trwałe kalectwo.”
- Szybkie pogorszenie: narastający ból i obrzęk kończyny.
- Przewlekłe skutki: zespół pozakrzepowy, zmiany skórne i ograniczenie sprawności.
- Ryzyko ostre: zatorowość płucna i udar — wymagają natychmiastowej interwencji medycznej.
Skuteczna profilaktyka i domowe sposoby wspierające krążenie
Proste działania w domu często wystarczą, by zmniejszyć obrzęk i poprawić krążenie w kończynach.
Regularna aktywność — jazda na rowerze lub pływanie poprawiają przepływ krwi i obniżają ryzyko zakrzepicy żył głębokich.
Palenie tytoniu zwiększa ryzyko tworzenia się skrzepów. Rezygnacja z nikotyny to jedna z najskuteczniejszych zmian profilaktycznych.
Nawodnienie ma znaczenie: pij co najmniej 2 litry wody dziennie. Unikaj długiego bezruchu przy pracy siedzącej — rób przerwy co godzinę.
W domu warto okresowo leżeć z nogami uniesionymi powyżej poziomu serca. To odciąża żyły i zmniejsza obrzęk.

„Prosta codzienna aktywność i odpowiednie nawodnienie znacząco wspierają zdrowie żył.”
- Konsultacja z lekarzem przed długą podróżą — omów ewentualne wyroby uciskowe.
- Stosowanie wyrobów uciskowych u osób z grupy ryzyka pomaga w profilaktyce.
- Unikaj siedzenia bez przerwy; wstawaj i rozruszaj nogi co godzinę.
| Środek | Jak działa | Kiedy stosować |
|---|---|---|
| Aktywność fizyczna | Poprawia przepływ krwi w żyłach | Codziennie, min. 30 min umiarkowanego wysiłku |
| Nawodnienie | Zmniejsza lepkość krwi | Stałe, min. 2 litry/dzień |
| Pozycja z nogami uniesionymi | Redukuje obrzęk kończyn | Kilka razy dziennie po 15-20 min |
| Wyroby uciskowe | Zapobiegają zastoju w żyłach | Przy długich podróżach i u osób z ryzykiem |
Podsumowanie wiedzy o zdrowiu układu żylnego
Dbanie o przepływ krwi i kontrola czynników ryzyka zmniejszają prawdopodobieństwo poważnych epizodów zakrzepicy. Zrozumienie mechanizmów i wczesne rozpoznanie pomagają szybko wdrożyć skuteczne leczenie i ograniczyć powikłania.
Obserwuj objawy i zgłaszaj je lekarzowi — to klucz do ochrony żył głębokich. Regularne badania oraz zmiana stylu życia obniżają ryzyka nawrotów i przewlekłych dolegliwości.
Podsumowując, wiedza o zakrzepicy żył i zasadach terapii daje realną przewagę pacjentowi. Świadome działania to najlepsza droga do zachowania zdrowia układu żylnego.